 Przewlekła białaczka limfocytowa B-komórkowa (PBL-B) jest najczęstszą formą nowotworu dojrzałych limfocytów B z zapadalnością wynoszącą około 4 przypadków na 100 000 osób na rok. Zapadalność rośnie gwałtownie wraz z wiekiem. Około 70% wszystkich przypadków PBL-B diagnozowana jest u osób starszych (w wieku 65 lat lub więcej). Choroba ta częściej dotyka mężczyzn (w stosunku 1,5:1,1). Mediana czasu przeżycia waha się od 1 do ponad 10 lat. Wielu pacjentów przeżywa nawet kilkadziesiąt lat od chwili diagnozy i umiera z innych przyczyn.
Przewlekła białaczka limfocytowa B-komórkowa (PBL-B) jest najczęstszą formą nowotworu dojrzałych limfocytów B z zapadalnością wynoszącą około 4 przypadków na 100 000 osób na rok. Zapadalność rośnie gwałtownie wraz z wiekiem. Około 70% wszystkich przypadków PBL-B diagnozowana jest u osób starszych (w wieku 65 lat lub więcej). Choroba ta częściej dotyka mężczyzn (w stosunku 1,5:1,1). Mediana czasu przeżycia waha się od 1 do ponad 10 lat. Wielu pacjentów przeżywa nawet kilkadziesiąt lat od chwili diagnozy i umiera z innych przyczyn.
Większość pacjentów w trakcie diagnozy nie prezentuje żadnych objawów choroby. W kilku badaniach klinicznych wykazano, że leczenie pacjentów we wczesnej (bezobjawowej) fazie choroby nie wydłuża czasu przeżycia. Dlatego standardowym sposobem postępowania w ich przypadku jest strategia „obserwuj i czekaj” a leczenie stosowane jest u pacjentów, u których występują objawy i / lub dochodzi do progresji choroby.
Obecnie dostępnych jest kilka rodzajów leczenia PBL-B. Najczęściej stosowana jest chemioterapia lub chemioterapia / immunoterapia, lekami z kilku grup takich jak: środki alkilujące (np. chlorambucyl, bendamustyna), analogi puryn (np. fludarabina), przeciwciała monoklonalne (np. alemtuzumab, rituximab) w formie monoterapii lub leczenia za pomocą kombinacji kilku leków.
Efektywność niektórych z dostępnych sposobów leczenia porównywano dotychczas bezpośrednio w trakcie badań klinicznych z losowo dobieranymi grupami pacjentów, w odniesieniu do takich parametrów jak: odsetek pacjentów, u których uzyskano pełną, częściową lub całkowitą remisję, czy też czasu bez objawów progresji choroby lub całkowitego czasu przeżycia. Jednak dostępne dane są skąpe, często rozbieżne a wiele schematów leczenia nie doczekało się dotychczas bezpośrednich porównań.
Przebieg PBL-B oraz reakcja pacjentów na zastosowane leczenie są bardzo zróżnicowane, co utrudnia dobór odpowiedniego leczenia oraz przewidywanie progresji choroby. Podejmując decyzję o konieczności rozpoczęcia leczenia oraz wybierając spośród dostępnych schematów chemioterapii najwłaściwszy dla danego pacjenta, należy uwzględnić takie parametry jak stadium zaawansowania choroby, stan ogólny pacjenta, czynniki prognostyczne, wiek i płeć pacjenta itp. Trzeba również brać pod uwagę, że w przypadku nawrotu choroby, do którego dochodzi u większości pacjentów nawet jeśli leczenie pierwszej linii doprowadziło do remisji, często skuteczność kolejnych linii leczenia jest niższa ze względu na selekcję klonów komórek odpornych na leczenie.
Instytut Biocybernetyki i Inżynierii Biomedycznej im. Macieja Nałęcza PAN we współpracy z Kliniką Hematoonkologii i Transplantacji Szpiku Uniwersytetu Medycznego w Lublinie opracował i wdrożył w latach ubiegłych jednostanowiskowy system komputerowy do monitorowania pacjentów z PBL-B (BIAL). System BIAL umożliwiał gromadzenie bardzo szerokiego zestawu danych, w tym wyników oznaczeń wielu parametrów, które nie są wykonywane rutynowo, co miało umożliwić analizę wpływu stosowanego leczenia, w tym eksperymentalnej immunoterapii, na stan pacjenta i progresję choroby.
Na podstawie doświadczeń zebranych w trakcie implementacji systemu BIAL stwierdzono konieczność opracowania nowego systemu informatycznego NetBIAL, który umożliwiłby w krótszym czasie zgromadzenie obszernego zbioru danych, pochodzących z wielu krajowych ośrodków medycznych, obejmującego węższy zbiór parametrów i wyników badań, ale wykonywanych u większości pacjentów z PBL-B. Zgodnie z założeniami, analiza danych literaturowych uzupełniona analizą wyników zgromadzonych w bazie danych systemu NetBIAL miała umożliwić opracowanie narzędzi pozwalających na prognozowanie stanu pacjenta i wyników leczenia oraz dobór najwłaściwszego sposobu leczenia.
Cel projektu obejmuje:
- opracowanie, implementacja i udostępnienie sieciowej aplikacji komputerowej przeznaczonej do kompleksowego wieloośrodkowego, wieloletniego monitorowania wyników diagnozowania, obserwacji i leczenia pacjentów z przewlekłą białaczką limfocytową B-komórkową (PBL-B),
- zgromadzenie obszernej bazy danych dotyczących pacjentów chorych na PBL-B, obejmującej czynniki prognostyczne oraz parametry charakteryzujące stan pacjenta, a także przebieg i wyniki leczenia,
- próba opracowania zestawu narzędzi do analizy zebranych danych ułatwiających dobór najbardziej efektywnego sposobu leczenia, ocenę bieżącego stanu pacjenta i predykcję zmian.
W pierwszym etapie realizacji projektu, w latach 2010-2011 powstała wieloośrodkowa baza danych pacjentów z PBL-B oraz internetowa aplikacja umożliwiająca gromadzenie w niej danych i ułatwiająca ocenę bieżącego stanu pacjenta i przebiegu leczenia, pod wspólną nazwą NetBIAL.
System NetBIAL zaimplementowano zgodnie z wymogami Generalnego Inspektora Danych Osobowych (GIODO) dotyczącymi wrażliwych zbiorów danych osobowych (zawierających m.in. informacje dotyczące stanu zdrowia). System NetBIAL został wpisany do rejestru zbiorów danych osobowych GIODO pod nazwą „Baza danych pacjentów chorych na przewlekłą białaczkę limfocytową (NetBIAL)” i udostępniona partnerom medycznym projektu.
System służy obecnie do centralnego gromadzenia danych pochodzących z kilkunastu krajowych ośrodków medycznych, zajmujących się pacjentami z PBL-B. Do 1.01.2014 r. w bazie danych NetBIAL zarejestrowano dane 874 pacjentów, w tym informacje dotyczące 1635 rozpoczętych linii leczenia.
Interfejs użytkownika aplikacji dostępowej systemu NetBIAL zaprojektowano w taki sposób, aby odzwierciedlał on poszczególne etapy postępowania po rozpoznaniu choroby, tj. określenie stanu pacjenta i czynników prognostycznych po rozpoznaniu oraz powtarzające się okresy obserwacji, badania i wizyty kontrolne oraz okresy leczenia i ocenę jego skuteczności. System zawiera również moduł wizualizacji stanu pacjenta w celu ułatwienia jego bieżącej oceny.
Poniżej zamieszczono przykładowy wygląd formularza systemu NetBIAL dotyczącego szczegółów jedne z zastosowanych linii leczenia.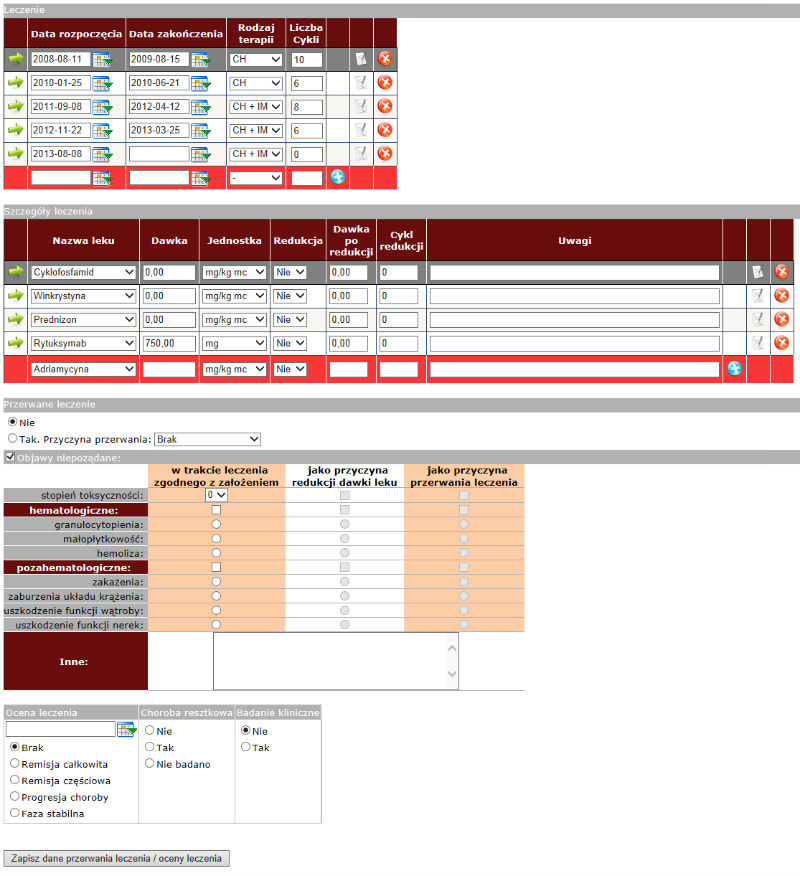
W ramach prac nad zestawem narzędzi umożliwiających prognozowanie stanu pacjenta i wyników leczenia oraz dobory właściwego leczenia przeprowadzono obszerną analizę literatury dotyczącej PBL-B oraz wielokierunkową meta-analizę bayesowską (metodą Monte Carlo) danych literaturowych opartą na wynikach porównawczych stosowania różnych sposobów leczenia PBL-B, w tym:
- prostą meta-analizę dotyczącą remisji całkowitej, częściowej i ogólnej dla dwóch par leków stosowanych w leczeniu PBL,
- meta-analizę sieciową dotyczącą remisji całkowitej, częściowej i ogólnej dla leków stosowanych w leczeniu PBL oraz badanie wpływu na te parametry stopnia zaawansowania choroby oraz wieku pacjentów,
- sieciową meta-analizę przeżywalności w odniesieniu do czasu w remisji oraz przeżycia całkowitego, wykorzystującą wielomiany cząstkowe do opisu parametrów reprezentujących efekt leczenia PBL.
Do przeprowadzenia tych analiz wykorzystano nowoczesne, zaproponowane w ostatnich latach modele analizy danych, np. metody podziału węzłów do oceny spójności danych w analizie sieciowej czy metodę wielomianów cząstkowych do opisu hazardu w modelu przeżywalności.
Analiza ta doprowadziła do określenia modeli, które w najdokładniejszy sposób przybliżają wyniki stosowania poszczególnych schematów leczenia, uogólnione na podstawie dostępnych danych. Opracowane narzędzia programistyczne mogą być również używane ponownie w przyszłości, gdy dostępne staną się wyniki kolejnych badań klinicznych, w celu weryfikacji, czy modele najdokładniej opisujące uzyskane wyniki nie uległy zmianie.
Ostatnim etapem pracy jest zastosowanie metodyki związanej z tworzeniem sieci bayesowskich oraz wykorzystanie wyników metaanalizy, danych zgromadzone w systemie NetBIAL oraz wiedzy ekspertów medycznych, w celu uzupełnienia przeprowadzonych metaanaliz o możliwość uwzględnienia informacji na temat konkretnego pacjenta, takich jak: czynniki ryzyka, bieżący stan zdrowia, historia leczenia, itp. w trakcie prognozowania progresji choroby i wyboru sposobu leczenia.
Linki:
Referencje:
- Sant M, Allemani C, Tereanu C, De Angelis R, Capocaccia R, Visser O, Marcos-Gragera R, Maynadié M, Simonetti A, Lutz JM, Berrino F; HAEMACARE Working Group. Incidence of hematologic malignancies in Europe by morphologic subtype: results of the HAEMACARE project. Blood. 2010;116(19):3724-34.
- National Cancer Institute, Surveillance Epidemiology and End Results. SEER Stat Fact Sheets: Chronic Lymphocytic Leukemia. http://seer.cancer.gov/statfacts/html/clyl.html , last accessed on April, 15th, 2013.
- Dighiero G, Maloum K, Desablens B, et al. Chlorambucil in indolent chronic lymphocytic leukemia. N Engl J Med. 1998;338:1506-1514.
- Shustik C, Mick R, Silver R, Sawitsky A, Rai K, Shapiro L. Treatment of early chronic lymphocytic leukemia: intermittent chlorambucil versus observation. Hematol Oncol. 1988;6:7-12.
- Montserrat E, Fontanillas M, Estape J, for the Spanish PETHEMA Group. Chronic lymphocytic leukemia treatment: an interim report of PETHEMA trials. Leuk Lymphoma. 1991;5:89-92.
- Hallek M, Cheson BD, Catovsky D, Caligaris-Cappio F, Dighiero G, Döhner H, Hillmen P, Keating MJ, Montserrat E, Rai KR, Kipps TJ. Guidelines for the diagnosis and treatment of chronic lymphocytic leukemia: a report from the International Workshop on Chronic Lymphocytic Leukemia updating the National Cancer Institute-Working Group 1996 guidelines. Blood 2008;111:5446-5456.
- Stram M, Tabarkiewicz J, Hus I, Roliński J. New approaches in treatment of B-cell chronic lymphocytic leukemia. Cancer Therapy Vol 7, 163-173, 2009.
- Eichhorst BF, Busch R, Stilgenbauer S, et al. First-line therapy with fludarabine compared with chlorambucil does not result in a major benefit for elderly patients with advanced chronic lymphocytic leukemia. Blood 2009;114:3382–91.
- Rai KR, Peterson BL, Appelbaum FR, et al. Fludarabine compared with chlorambucil as primary therapy for chronic lymphocytic leukemia. N Engl J Med 2000;343:1750–7.
- Catovsky D, Richards S, Matutes E, et al. Assessment of fludarabine plus cyclophosphamide for patients with chronic lymphocytic leukaemia (the LRF CLL4 Trial): a randomized controlled trial. Lancet 2007;370:230–9.
- Hallek M, Fischer K, Fingerle-Rowson G, et al. Addition of rituximab to fludarabine and cyclophosphamide in patients with chronic lymphocytic leukaemia: a randomize, open-label, phase 3 trial. Lancet 2010;376:1164–74.
- Hillmen P, Skotnicki AB, Robak T, et al. Alemtuzumab compared with chlorambucil as first-line therapy for chronic lymphocytic leukemia. J Clin Oncol 2007;25:5616–23.
- Cheng MM, Goulart B, Veenstra DL, et al. A network meta-analysis of therapies for previously untreated chronic lymphocytic leukemia. Cancer Treat Rev 2012;38:1004–11.
- Main C, Pitt M, Moxham T, Stein K. The clinical and cost-effectiveness of rituximab for the 1st line treatment of chronic lymphocytic leukaemia: an evidence review of the submission from Roche. Health Technol Assess 2010;14(Suppl. 2):27–32.
- Jansen JP. Network meta-analysis of survival data with fractional polynomials. BMC Med Res Methodol 2011;11:61.
- Julian PT Higgins, Jonathan J Deeks and Douglas G Altman (Eds.) on behalf of the Cochrane Statistical Methods Group. Special topics in statistics in Part 3 “Special topics” In Cochrane handbook for systematic reviews of interventions. Higgins JPT, Green S (editors). Cochrane Handbook for Systematic Reviews of Interventions Version 5.1.0 [updated March 2011]. The Cochrane Collaboration, 2011. Available from www.cochrane-handbook.org.
- Lunn D, Spiegelhalter D, Thomas A, Best N. The BUGS project: Evolution, critique and future directions (with discussion). Stat Med 2009;28:3049–82.
- Spiegelhalter DJ, Best NG, Carlin BP, van der Linde A: Bayesian measures of model complexity and fit. Journal of the Royal Statistical Society, Series B 2002, 64:583-639.
- Ladyzynski P, Migdalska-Musial K, Foltynski P, Kawiak J, Hus I, Sieklucka M, Rolinski J, Dmoszynska A, Wojcicki JM: BIAL – Registration and monitoring system for patients with chronic lymphocitic leukemia. Biocybern and Biomed Eng 2005;25:57-63.
- Ładyzynski P., Migalska-Musial K, Foltynski P, Kawiak J, Hus I, Sieklucka M, Rolinski J, Dmoszynska A., Wojcicki JM: Preliminary verification of registration and monitoring system for patients with chronic lymphocytic leukemia. Proceedings of the XII Congress of Polish Society of Clinical and Experimental Immunology. Polish Journal of Environmental Studies,14 (Supl. II, part II): 629-632; 2005.
- Wojcicki JM, Ladyzynski P, Hus I, Molik M, Foltynski P, Migalska-Musia K, Kawiak J, Rolinski J, Pozarowski P, Dmoszynska A: Informatyczna platforma rejestracji i monitorowania pacjentów z przewlekłą białaczką limfocytową. I Krajowy Zjazd Polskiego Towarzystwa Cytometrii (1-st Congress of Polish Society of Cytometry), Kazimierz Dolny, 12-15 maja 2010, Abstract book, str. 15, 2010.
- Molik M, Ladyzynski P, Foltynski P, Wojcicki JM: Meta-analiza efektów pierwszej linii leczenia pacjentów z przewlekłą białaczką limfocytową B-komórkową. XVIII Krajowa Konferencja Naukowa „Biocybernetyka i Inżynieria Biomedyczna”, Gdańsk, 10-12 października, 2013, str. 1-6.
Aktualna lista krajowych ośrodków medycznych posiadających możliwość korzystania z systemu NetBIAL:
- Klinika Hematoonkologii i Transplantacji Szpiku UM w Lublinie
- Klinika Hematologii Uniwersytetu Medycznego w Łodzi
- Klinika Nowotworów Układu Chłonnego Centrum Onkologii Instytutu Marii Curie-Skłodowskiej w Warszawie
- Klinika Hematologii IHiT w Warszawie
- Klinika Hematologii, Onkologii i Chorób Wewnętrznych Warszawskiego Uniwersytetu Medycznego
- Klinika Chorób Wewnętrznych i Hematologii z Ośrodkiem Transplantacji Szpiku CSK WAM w Warszawie
- Klinika Hematologii Collegium Medicum Uniwersytetu Jagiellońskiego w Krakowie
- Klinika Hematologii i Transplantacji Szpiku Śląskiego Uniwersytetu Medycznego w Katowicach
- Klinika Chemioterapii Onkologicznej z pododdziałem leczenia chłoniaków Śląskiego Uniwersytetu Medycznego w Katowicach
- Klinika Hematologii, Nowotworów Krwi i Transplantacji Szpiku Akademii Medycznej we Wrocławiu
- Klinika Hematologii i Chorób Rozrostowych Układu Krwiotwórczego Uniwersytetu Medycznego w Poznaniu
- Klinika Hematologii i Transplantologii Gdańskiego Uniwersytetu Medycznego
- Klinika Hematologii Pomorskiego Uniwersytetu Medycznego w Szczecinie
- Oddział Wewnętrzny i Hematologii Wielospecjalistycznego Szpitala Miejskiego im. Józefa Strusia w Poznaniu
- Oddział Hematologii i Chorób Rozrostowych Układu Krwiotwórczego Szpitala Uniwersyteckiego w Bydgoszczy
- Oddział Hematologii i Chorób Wewnętrznych Wojewódzkiego Szpitala Specjalistycznego im. L. Rydygiera w Krakowie
- Oddział Hematologii Onkologicznej Szpitala Specjalistycznego Podkarpackiego Ośrodka Onkologicznego w Brzozowie
- Dział Hematologii Świętokrzyskiego Centrum Onkologii w Kielcach
- Oddział Hematologii Wojewódzkiego Szpitala Specjalistycznego im. Fryderyka Chopina w Rzeszowie
- Oddział Hematologii Specjalistycznego Szpitala Miejskiego w Toruniu
- Oddział Hematologiczny Zamojskiego Szpitala Niepublicznego w Zamościu
Lista ta może zostać rozszerzona o kolejne ośrodki medyczne prowadzące leczenie pacjentów z PBL-B, które wyrażą zainteresowanie udziałem w projekcie.

 Polski
Polski English
English